Endoprotezoplastyka kolana
Zmiany zwyrodnieniowo-zniekształcające nazywane też chorobą zwyrodnieniową stawów kolanowych są zespołem chorobowym polegającym na zużyciu się i zwyrodnieniu tkanek tworzących staw. Zmiany te zachodzą zazwyczaj w sposób powolny lecz stale postępujący i prowadzą do bólów, stopniowego zaniku mięśni, ograniczenia zakresu ruchu stawu, czasami prhttps://www.omeda.plykurczów bądź usztywnień.
https://www.omeda.pl
Wyróżnia się dwie zasadnicze grupy przyczyn choroby zwyrodnieniowej stawów kolanowych:
- pierwotne czyli samoistne
- wtórne - wywołane uprzednio przebytą chorobą stawu lub kończyny lub chorobą ogólną
Zmiany pierwotne
Ruchy i przeciążenia występujące w warunkach normalnej, codziennej pracy stawu doprowadzają po pewnym czasie do jego stopniowego zużycia. Stopień tego zużycia może się różnić w zależności od wieku, aktywności człowieka, jego masy ciała. Przypuszcza się też, że przyczyną zapoczątkowującą zwyrodnienie chrząstki stawowej jest jej wrodzona niedomoga lub zmiany w składzie i właściwościach płynu stawowego, który wypełnia staw i odżywia jego chrząstkę.
Zmiany wtórne
Zmiany chorobowe toczące się w stawie kolanowym lub dotyczące kończyny dolnej czy też całego organizmu mogą doprowadzić do zmian w obrębie tkanek tworzących staw i zapoczątkować powstanie i stopniowe narastanie zmian zwyrodnieniowo-zniekształcających. Do chorób wywołujących zmiany zwyrodnieniowe należą:
- wrodzone niedorozwoje i zniekształcenia stawu (odchylenia od prawidłowego kształtu krzywizn kłykci kości udowych lub niewłaściwy układ aparatu prostującego kolano prowadzący do nawykowego zwąchania rzepki)
- zapalenia stawu i jego okolicy ( np. noworodkowe ropne, gruźlicze, reumatoidalne)
- choroby nasad kości długich tworzących staw kolanowy (udowa i piszczelowa) - choroby chrząstki, zaburzenia wzrostowo- rozwojowe
- urazy - jednorazowy większy (złamania śródstawowe lub przystawowe, złamania odległe i wygojone w nieprawidłowym ustawieniu powodujące zaburzenie osi kończyny, mechaniki chodu ), powtarzające się, wielokrotne mniejsze urazy ( skręcenia, zwichnięcia, urazy tkanek miękkich tworzących staw kolanowy i stanowiących o jego stabilności i prawidłowej mechanice jak uszkodzenia więzadeł, łąkotek; nadmierne przeciążenia - np. wyczynowi sportowcy).
- zmiany w stawach wywołane chorobą ośrodkowego układu nerwowego ( mózgowe porażenie dziecięce, porażenia połowicze po udarach mózgu, u chorych na jamistość rdzenia, kiłę).
PRZEBIEG CHOROBY ZWYRODNIENIOWEJ - "OBRAZ W STAWIE"
Zmiany zwyrodnieniowo-zniekształcające zaczynają się obrzękiem i wzmożonym unaczynieniem błony maziowej wyścielającej od środka torebkę stawu. Błona maziowa i torba stawowa stopniowo ulega przerostowi, pogrubieniu i zbliznowaceniu. Występują zmiany właściwości płynu stawowego. Chrząstka stawowa cieńczeje, traci elastyczność, stopniowo zanika, pod wpływem tarcia pojawiają się jej miejscowe ubytki odsłaniające niczym nie chronioną kość. W późniejszym okresie na granicy błony maziowej i chrząstki czyli na krawędziach powierzchni stawowych piszczeli i uda tworzą się wyrośla chrzęstne później kostniejące. Nie chroniona chrząstką stawową tkanka kostna nie wytrzymuje bezpośredniego ucisku i ulega degeneracji i obumieraniu. W wyniku tych zmian w miejscu największego obciążenia dochodzi do wytworzenia ubytków kostnych. W jamie stawowej lub jej okolicy dochodzi do tworzenia się tzw. ciał wolnych - tworów chrzęstnych lub chrzęstno-kostnych wytworzonych przez przerośniętą, zdegenerowaną błonę maziową.
OBJAWY
Pierwszymi objawami zauważanymi przez pacjenta są: ograniczenie ruchomości stawów, osłabienie i uczucie zmęczenia kończyny a dopiero następnie okresowe dolegliwości bólowe zwłaszcza pod dłuższych wysiłkach - obciążeniu. Po wypoczynku pierwsze ruchy w stawie sprawiają trudność i bóle lecz po kilkunastu ruchach wyraźnie się zmniejsza lub ustępuje. Po dłuższym chodzeniu dolegliwości ponownie się nasilają. Miejscowo stwierdza się przeważnie pogrubienie i zniekształcenie obrysów stawu, ograniczenie ruchomości a w zaawansowanych przypadkach utrwalone przykurcze. Podczas ruchów wyczuwa się lub słyszy trzeszczenie ocierających się o siebie powierzchni stawowych.
W miarę upływu czasu choroba postępuje, pojawiają się bóle w okresie spoczynku.
W wielu zaawansowanych przypadkach choroby zwyrodnieniowej stawów kolanowych wraz z nasilaniem zmian w tkankach miękkich tworzących staw pojawiają się (lub nasilają wcześniej istniejące np. pourazowe) zaburzenia jego zwartości, stabilności co przy obciążaniu nogi prowadzi do zaburzenia prawidłowej osi kończyny dolnej. Przy obciążaniu i chodzeniu goleń zagina się względem uda do środka (to częściej spotykana deformacja - szpotawość) bądź na zewnątrz - koślawość. W konsekwencji prowadzi to do dalszego nierównomiernego niszczenia powierzchni stawowych przedziału przyśrodkowego (w szpotawości) , lub bocznego (w koślawości). Sprawność chodu chorego ulega coraz większemu pogorszeniu.
LECZENIE CHOROBY ZWYRODNIENIOWEJ STAWÓW KOLANOWYCH
Leczenie ogólne w chorobie zwyrodnieniowej kolan ma zasadnicze znaczenie w przypadkach mało zaawansowanych – w początkowym stadium choroby ( jak zmniejszenie masy ciała u osób otyłych, wzmacnianie mięśni uda stabilizujących staw kolanowy, leczenie objawów bólowych- okresowe przyjmowanie doustnie leki przeciwbólowo-przeciwzapalnych w okresach zaostrzeń, preparatów zawierających składniki budulcowe chrząstki stawowej – glukozaminę - dla ochrony i odbudowy chrząstki stawowej.
W mniej i średnio zawansowanych przypadkach znaczący wpływ na zmniejszenie dolegliwości bólowych mają zabiegi różne rehabilitacyjne.
U chorych z zawansowanym procesem zwyrodnieniowym stawów kolanowych dla doraźnego zmniejszenia dolegliwości bólowych i wysięku w stawie wykonuje się też kilkukrotne iniekcje dostawowe z preparatów steroidowych – pochodnych hydrokortyzonu. Trzeba jednak podkreślić, że choć preparaty steroidowe okresowo zmniejszają ból i obrzęk nie zatrzymują procesów destrukcji stawu i nie chronią chrząstki stawowej. Ze względu na niekorzystne działanie miejscowe ( osteoporoza) i ogólne (możliwość rozchwiania cukrzycy, nadciśnienia) podawanie preparatów steroidowych należy ograniczyć do kilku iniekcji a następnie zastosować kilkumiesięczną przerwę.
LECZENIE OPERACYJNE
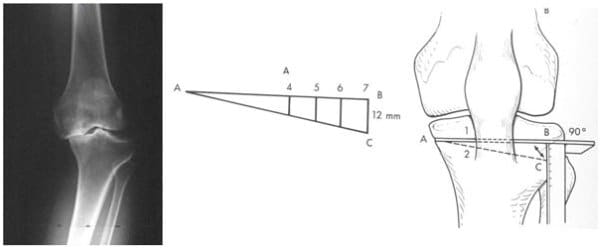
W powstawaniu zmian zwyrodnieniowo-zniekształcających stawów kolanowych szczególną rolę odgrywa wadliwe ustawienie osi kości długich – kości udowej i piszczelowej względem siebie ( koślawość i szpotawość), co prowadzi do zaburzeń w symetrycznym obciążaniu przedziału przyśrodkowego lub bocznego kolana. Dlatego też istotne jest, jeśli to możliwe, wczesne – nim dojdzie do utrwalonych zniszczeń w stawie, korygowanie osi kończyny dolnej.
Operacje korekcyjne osi kończyny dolnej polegają na przecięciu kości udowej lub piszczelowej (lub wycięciu w niej odpowiedniego klina) i ustawieniu w nowej korzystniejszej dla mechaniki stawu pozycji.
Przecięte kości stabilizuje się specjalnymi skoblami lub blaszkami i śrubami, które utrzymują przecięte odłamy w skorygowanej pozycji do czasu pełnego zrostu kostnego.
Współcześnie zasadniczą rolę w leczeniu operacyjnym zawansowanych przypadków choroby zwyrodnieniowej stawów kolanowych mają operacje wszczepienia sztucznego stawu czyli endoprotezy stawu. Zabiegi te polegają na operacyjnym wycięciu zniszczonych powierzchni stawowych kolana, wraz z niewielkimi przylegającymi fragmentami kości udowej i piszczelowej. Na przygotowane, docięte do kształtu implantów końce kości udowej i piszczelowej mocuje się ( aktualnie najczęściej za pomocą cementu kostnego ) implanty – części składowe endoprotezy stawu kolanowego.
Te części składowe to: część piszczelowa i część udowa - zrobione zawsze z metalu, oraz tzw wkładka, która leży na części piszczelowej i jest zrobiona z zaawansowanego technologicznie „plastiku” – polietylenu. Wkładka polietylenowa, która rozdziela części metalowe - udową i piszczelową ma za zadanie zmniejszenie tarcia , zapewnienie pewnego stopnia amortyzacji, a także daje możliwość śródoperacyjnej korekcji zwartości stawu, bo występuje w różnych rozmiarach wysokości.
Zabieg założenia endoprotezy powinien uwolnić pacjenta od bólu, odtworzyć prawidłową oś kończyny, zapewnić zakres ruchomości w kolanie umożliwiający normalne codzienne funkcjonowanie – jak np. chodzenie po schodach.
RODZAJE ENDOPROTEZ
W zależności od stopnia zniszczenia stawu kolanowego stosuje się różne rodzaje endoprotez.
Endoprotezy jednoprzedziałowe
Zastosowanie tego rodzaju endoprotezy jest możliwe przy stosunkowo niewielkim, nie symetrycznym zniszczeniu stawu kolanowego. Warunkiem, który musi być spełniony by można było zastosować endoprotezę jednoprzedziałową są zachowane w dobrym stanie powierzchnie stawowe jednego przedziału kolana – przyśrodkowego lub bocznego, a także zachowane i wydolne więzadło krzyżowe przednie (silne więzadło wewnątrz stawu kolanowego hamujące ruch do przodu, uda względem piszczeli np. przy schodzeniu ze schodów). Jeżeli zaawansowanie choroby pozwala na zastosowanie tego rodzaju endoprotezy ( co ustala się śródoperacyjnie lub podczas wcześniejszej artroskopii) założone implanty – część piszczelowa, udowa i wkładka, odtwarzają wysokość zniszczonego przedziału kolana, pozwalają na przenoszenie większych sił nacisku przez implant, chroniąc tym samym drugi zachowany własny przedział stawu kolanowego. Zdecydowaną większość zakładanych endoprotez jednoprzedziałowych stanowią endoprotezy przedziału przyśrodkowego kolana, bo ten częściej ulega wczesnemu zniszczeniu.
Endoprotezy całkowite stawu kolanowego
Stosuje się w bardziej zawansowanych postaciach choroby zwyrodnieniowo-zniekształcającej kolana. Zastosowane w nich elementy : udowy, piszczelowy (metalowe) oraz polietylenowa wkładka piszczelowa zastępują zniszczone powierzchnie stawowe wszystkich elementów stawu kolanowego. Istnieją też endoprotezy posiadające jako element składowy sztuczną rzepkę. Trzeba jednak stwierdzić, że w znakomitej większości pierwotnych (zakładanych po raz pierwszy) endoprotez kolana, wymiana własnej rzepki na sztuczną nie jest konieczna, pod warunkiem specjalnego jej „opracowania”.
Części składowe endoprotez całkowitych w poszczególnych modelach, dobieranych do poszczególnych przypadków różnią się między sobą długością elementów mocujących w kościach (krótsze i dłuższe trzpienie – wymienne) , obecnością lub brakiem elementów dodatkowej stabilizacji stawu (kolana nie stabilne, z uszkodzonym aparatem więzadłowym).

Części składowe endoprotez stawu kolanowego zazwyczaj osadzane są w kościach przy pomocy cementu kostnego.
 Choć istnieją i stopniowo wchodzą do użycia endoprotezy kolana bezcementowe to jednak są one, w odróżnieniu od endoprotez bezcementowych biodra znacznie mniej popularne. Wynika to z trudności w trwałym i stabilnym osadzeniu implantów w kościach udowej i piszczelowej przy znacznie bardziej złożonej budowie i mechanice kolana niż biodra.
Choć istnieją i stopniowo wchodzą do użycia endoprotezy kolana bezcementowe to jednak są one, w odróżnieniu od endoprotez bezcementowych biodra znacznie mniej popularne. Wynika to z trudności w trwałym i stabilnym osadzeniu implantów w kościach udowej i piszczelowej przy znacznie bardziej złożonej budowie i mechanice kolana niż biodra.
Wskazaniem do zastosowania leczenia operacyjnego z zastosowanie poszczególnych rodzajów endoprotez są zaawansowane zmiany destrukcyjne pierwotne i wtórne różnego pochodzenia - pierwotne i wtórne (patrz wyżej).
PRZECIWWSKAZANIA DO OPERACJI Z UŻYCIEM ENDOPROTEZY
- zły stan ogólny (poważne schorzenia innych układów i narządów)
- czynne ogniska infekcyjne (zęby, jama ustna drogi moczowe, zmiany troficzne skóry podudzi np. w cukrzycy)
- choroba zakrzepowo-zatorowa
- rozległe żylaki kończyn dolnych
PRZYGOTOWANIE DO ZABIEGU OPERACYJNEGO
Niezbędne wymagania przed zabiegiem operacyjnym:
- Cykl szczepień przeciw wirusowemu zapaleniu wątroby, ze względu na fakt że zabieg wykonywany jest w większości przypadków w trybie planowym. Szczepienia (ewentualne doszczepienie) zleca lekarz rodzinny
- Konsultacja lekarza rodzinnego o braku przeciwwskazań do leczenia operacyjnego.
- Konsultacje specjalistyczne o braku przeciwwskazań do leczenia operacyjnego oraz ewentualnych zaleceniach terapeutycznych na czas pobytu w Humana Medica Omeda – jeżeli chory leczy się specjalistycznie (diabetolog, kardiolog, reumatolog, endokrynolog, chirurg naczyniowy).
- Odstawienie niektórych pobieranych leków (w porozumieniu z lekarzem prowadzącym !), dotyczy to zwłaszcza preparatów przeciwzakrzepowych i niesterydowych leków przeciwzapalnych.
- Konsultacja stomatologiczna (wykluczenie przewlekłych ognisk zapalnych w obrębie jamy ustnej)
- Konsultacja laryngologiczna (wykluczenie ognisk zapalnych w obrębie głowy i szyi)
Przyjęcie do oddziału szpitalnego odbywa się najczęściej 1 dzień przed planowaną operacją.
ZABIEG OPERACYJNY
- Znieczulenie: podpajęczynówkowe zewnątrzoponowe lub ogólne
- Ułożenie pacjenta na stole operacyjnym: pacjent leży na plecach.
- Czas zabiegu wynosi orientacyjnie od ok. 1 – 2 godzin.
OKRES POOPERACYJNY I REHABILITACJA POZABIEGOWA
Po zabiegu operacyjnym pacjent trafia na specjalną salę gdzie przebywa pod specjalistyczną opieką.
Rehabilitacja po operacji endoprotezy stawu kolanowego zaczyna się już następnego dnia po zabiegu.
Pionizacja i rozpoczęcie chodzenia ( z pomocą rehabilitanta) jest możliwe od pierwszej doby po zabiegu i już wtedy operowany może obciążać operowaną kończynę. W poszczególnych przypadkach jest to uzależnione od stanu ogólnego pacjenta po zabiegu.
Wypis do domu najczęściej w 5-7 dobie po zabiegu, obowiązkowe jest badanie kontrolne w naszej jednostce w ustalonym terminie po operacji – do tego czasu konieczna jest kontynuacja profilaktyki przeciwzakrzepowej.
Szczegółowe postępowanie pooperacyjne ustala lekarz prowadzący w odniesieniu do konkretnego chorego.